Molekulare und Zelluläre Allergologie

Mehr als ein Drittel der Weltbevölkerung ist von allergischen Erkrankungen betroffen und etwa 15-20% davon leiden an schwerwiegenden Symptomen. Die meisten allergischen Erkrankungen entstehen im Kindesalter und erreichen ihren Höhepunkt im Erwachsenenalter. Allergische Rhinitis betrifft bis zu 45% aller Europäer im Alter von 20 bis 40 Jahren. Allergische Reaktionen auf Pollen stellen dabei mit einer Prävalenz von 40% unter 100 Millionen Europäern eine der häufigsten respiratorischen Allergieformen dar. Darüber hinaus konnte gezeigt werden, dass die Pollen-Belastung ein erhöhtes Risiko darstellt, an respiratorischen Vieren zu erkranken. Das gilt für Allergiker und Nicht-Allergiker im gleichen Maße.
Die Immunantwort, der eine allergische Erkrankung zugrunde liegt, besteht aus zwei Phasen: (i) die Sensibilisierungsphase, eine vorklinische, asymptomatische Immunantwort gerichtet gegen eine Allergenquelle, und (ii) die Effektor-Phase, wo es bei erneuter Allergenbelastung zum Auftreten von allergischen Symptomen kommt (wie z.B. Heuschnupfen). Zahlreiche Faktoren, wie etwa eine genetische Veranlagung, Art und Qualität der Allergenquelle, Level der Allergenbelastung (z.B. in der Pollensaison), im Zusammenspiel mit weiteren Einflüssen (z.B. Luftverschmutzung), spielen bei der Allergischen Sensibilisierung, der Entstehungsphase der Krankheit, eine wichtige Rolle. Um neue Therapieansätze entwickeln zu können, ist es erforderlich, den molekularen Mechanismus der Interaktion zwischen Allergenquellen und Immunsystem zu verstehen. Über die Jahre hinweg lag der Fokus unserer Forschungsgruppe darauf, Allergene der Birke, des Traubenkrauts (Ragweed) und von Beifuß auf molekularer und immunologischer Ebene zu charakterisieren.
Momentan verfolgen wir unterschiedliche Forschungsstrategien mit dem Ziel, die intrinsischen und extrinsischen Faktoren von Allergenquellen, die in der Allergischen Sensibilisierung und der T-Helferzellen Typ 2 (Th2) Immunantwort gegen Allergene involviert sind, und deren Eigenschaften zu entschlüsseln. Darüber hinaus sind wir daran interessiert, neue Strategien für eine verbesserte Immuntoleranz gegen Allergene durch die Allergen-spezifische Immuntherapie zu entwickeln.
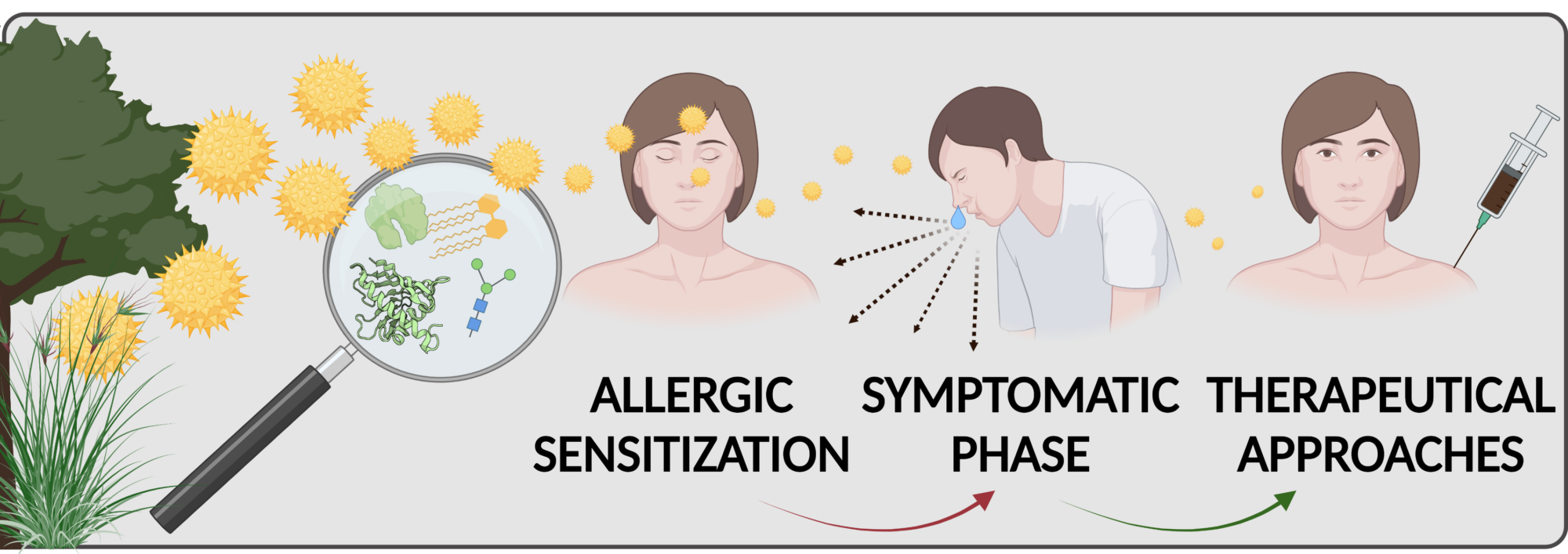
Mechanismen die zur Allergischen Sensibilisierung von allergenen Pollen führen
Wir konnten zeigen, dass wässrige Birkenpollenextrakte auch in Abwesenheit von zusätzlichen Adjuvatien (Zusatzstoffe, die eine Immunantwort vermitteln) eine allergische Th2 Immunantwort vermitteln. Im Gegensatz dazu fehlen gereinigten Allergenen wie etwa dem Hauptallergen der Birke (Bet v 1) diese immunogenen Eigenschaften, wodurch es weder dendritische Zellen aktivieren noch eine Th2 Polarisierung einleiten kann. Das bedeutet, dass Bet v 1 kein Sensibilisierungspotenzial innewohnt und es deshalb erst im Pollenkontext seine tatsächliche allergene Wirkung entwickelt.Unserer Hypothese zur Folge führt erst das unspezifische, entzündliche Micromilieus,verursacht durch den Auto-Adjuvanteffekt des Pollenkontextes zur Sensibilisierung (IgE Antwort) gegen das Allergen Bet v 1. Zur Identifizierung dieser immunmodulatorischen Autoadjuvant-Komponenten verwenden wir biochemische Fraktionierungsmethoden sowie Zell-basierte Screeningassays. Unser Hauptfokus hierbei liegt auf Rezeptoren des angeborenen Immunsystems, wie etwa Toll-like Rezeptoren und deren intrazellulären Signalwege.
Neue Ansätze zur Vermittlung der Allergen-Toleranz durch die Allergen-spezifische Immuntherapie
Im Zuge der EU-finanzierten klinischen Studie BM4SIT (www.BM4sit.eu) haben wir erst kürzlich die Effektivität eines neuartigen Impfstoffs zur Behandlung von Birkenpollenallergie im Menschen ausgetestet. Der Impfstoff basiert auf BM4, einer hypoallergenen Variante von Bet v 1, welche in unserer Forschungsgruppe entwickelt und patentiert wurde. Darüber hinaus waren wir auch an einer klinischen Studie zur zusätzlichen Verabreichung von VitD3 zu den herkömmlichen Extrakt-basierten Birkenpollenimpfstoffen beteiligt und konnten zeigen, dass VitD3 einen positiven Einfluss auf den Therapieeffekt hat. Im Zuge dieser beiden klinischen Studien haben wir mittels Genom-weiten DNA-Methylierungsanalysen untersucht, ob epigenetische Veränderungen durch die Allergen-spezifische Immuntherapie induziert werden können (in Zusammenarbeit mit Angelika Lahnsteiner und Angela Risch an unserem Fachbereich). Diese neuen Analysen zu epigenetischen Modifikationen werden es ermöglichen neue Erkenntnisse zu den Mechanismen, der die Allergen-spezifische Immuntherapie zugrunde liegt, zu entschlüsseln. Als Alternative zu den herkömmlichen Immuntherapie-Ansätzen, analysieren wir auch ob das Birkenpollen Allergen Bet v 1 sowie das Gräserpollen Allergen Phl p 5 in Kombination mit TGF-β und/oder IL-10 mimetischen Peptiden/Proteinen, welche Entzündungshemmend wirken und eine regulatorische T-Zellen (Treg) Immunantwort begünstigen, eine Allergen-Toleranz induzieren können. Was Adjuvantien-Forschung anbelangt, erforschen wir (in Zusammenarbeit mit Albert Duschl und Martin Himly an unserem Fachbereich) Mikro- und Nanopartikel, welche eine Anwendung in der Allergen-spezifische Immuntherapie finden könnten. Hierbei vergleichen wir die Partikel-assoziierten Allergene mit löslichen Allergenen in allergischen Sensibilisierungsmodellen sowie auch therapeutischen Modellen und können dadurch bestimmen ob Löslichkeit ein bestimmender Faktor für Allergene ist.
NEWS * NEWS * NEWS*
Wir möchten sehr herzlich Lisa Pointner zum 1. Platz des „Young Investigators Award 2021“ der Universiät Salzburg beglückwünschen. Gratulation!

Wir dürfen Ihnen unsere aktuellen Publikationen präsentieren:
- Birch Pollen Induces Toll-Like Receptor 4-Dependent Dendritic Cell Activation Favoring T Cell Responses
- Humanized Mediator Release Assay as a Read-Out for Allergen Potency
- Structural Alterations of Antigens at the Material Interface: An Early Decision Toolbox Facilitating Safe-by-Design Nanovaccine Development
Litty Johnson und Lisa Pointner haben bei die „Publication of the Month“ des Fachbereich Biowissenschaften in 2021 gewonnen. Gratulation den Gewinnerinnen!!!
Finden Sie hier aktuelle Informationen zur COVID-19 Impfung präsentiert von der OpenScience Plattform: Wie funktioniert die Impfung? Schnell und einfach erklärt!
https://www.openscience.or.at/de/wissen/medizin-mensch-ernaehrung/2022-03-03-videos-zu-sars-cov-2/
EAACI erklärt Impfungen: Impfen oder nicht impfen? Diese Frage gab auch vor Covid-19 Stoff für jede Menge Diskussionen. Wenn Sie herausfinden möchten, was eine Gruppe internationaler WissenschafterInnen und ExpertInnen in Sachen Immunsystem über das Thema zu sagen haben, werfen Sie doch mal einfach einen Blick auf das kurze Video.
Links zu wissenschaftlichen Gesellschaften zur Allergologie und Immunologie :
- European Academy of Allergy and Clinical Immunology (EAACI)
- The Austrian Society for Allergology and Immunology (ÖGAI)
- Austrian Association of Molecular Life Sciences and Biotechnology (ÖGMBT)
- European Federation of Immunological Societies (EFIS)
Die Arbeitsgruppe ist Teil des internationalen FWF-finanzierten Doktoratskollegs „Immunity in Cancer and Allergy“ (ICA), Teil des Doktoratskollegs PLUS „Biomolecules“ und ebenfalls ist die Arbeitsgruppe Teil des Forschungsschwerpunkts „Allergy-Cancer-BioNano Research Centre“ der Universität Salzburg.




